Login
Fornitura urgente spremisacca 5000 ml con manometro ai sensi dell'art. 63, comma 2, lettera c) del D.lgs 50/2016
Socialmedia: la Fondazione Giglio su Instagram
Da oggi la Fondazione Giglio approda su un altro social network Instagram su cui condividere i momenti più belli o le immagini più significative del nostro lavoro.
Per seguirci cerca su Instagram "ospedalegiglio" o vai a questo link www.instagram.com/ospedalegiglio
Siamo, inoltre, presenti su Facebook con circa 11 mila utenti, su Twitter, su Google Plus e su Youtube
Alienazione autovettura - Modello E 200 CDI - 2.148 c.c. - Gasolio - Targa DL798LZ.
Provvedimento Prot. 2017/169 del 28/02/2017
Avviso del 28/02/2017
Avviso proroga termini presentazione offerte
Procedura negoziata avviata sul MEPA per la fornitura di n. 1 laser dermatologico Nd: Yag con tecnologia a picosecondi per l'U.O. di Dermatologia
Procedura negoziata avviata sul MEPA per la fornitura di n. 1 laser dermatologico Nd: Yag con tecnologia a picosecondi per l'U.O. di Dermatologia
Attivazione di fornitura della specialità medicinale Xofigo, per inserimento in PTORS. CIG: 648532537E da gara regionale capofila Asp di Catania.
Procedura negoziata per il Servizio di qualifica prestazioni processi di sterilizzazione
Autorizzazione consuntivo di spesa della ditta Comecer S.p.A. relativo al servizio di manutenzione straordinaria per la sostituzione del PC touh Asem sulla cella Eliza
Autorizzazione consuntivo di spesa della ditta Comecer S.p.A. relativo al servizio di manutenzione straordinaria per la sostituzione del PC touh Asem sulla cella Eliza
Fistola sacro coccige (Pilonidalis)
Cos’è la cisti pilonidale ( sinus pilonidalis)?
Il sinus pilonidalis, altresì detto malattia pilonidale o cisti pilonidale, è un’infezione a carattere suppurativo e molto spesso recrudescente, interessante solitamente la regione sacrococcigea, nella fattispecie, la piega interglutea.
Nonostante la malattia pilonidale sia stata descritta da più di 100 anni, non è ancora stata comprovata una teoria eziopatogenetica.
Diversi autori suggeriscono la teoria della penetrazione progressiva dei peli nel tessuto cellulare sottocutaneo, grazie all’azione favorente dei microtraumi ripetuti da strofinamento del solco intergluteo. Ne deriverebbe la formazione di una cavità pseudocistica circondata da tessuto di granulazione contente peli senza bulbo, la cui estremità distale sarebbe diretta verso il centro della cavità.
Pertanto la coesistenza di un solco intergluteo profondo, più frequente nell’obeso, di un pelo libero di penetrare in profondità e di fragilità cutanea indotta da sfregamento e sudorazione locale favorirebbero la comparsa della lesione.
Come si presenta la cisti pilonidale?
Inizialmente il sinus pilonidalis infetto si può presentare clinicamente come malattia ascessuale acuta localizzata o, in alternativa, come ascesso cronico con secrezioni purulente intermittenti a livello della zona cutanea sita tra i glutei (linea interglutea).
In caso di ascesso acuto localizzato, il dolore rappresenta il sintomo principale; raramente questo è associato a rialzo febbrile. Altrimenti, la cavità ascessuale si può spontaneamente drenare a intervalli ciclici tramite orifizi cutanei, configurando così un quadro cronico. In quest’ultimo caso, il dolore avvertito dal paziente può essere meno intenso, mentre le secrezioni purulente o a carattere ematico rappresentano il segno principale.
In caso di ascesso acuto il sinus pilonidalis si esacerba come una tumefazione infiammatoria aspecifica. Nella sua forma “cronica” invece la clinica è variabile in base alla gravità dell’infiammazione; in genere è associata alla presenza di orifizi cutanei posti sulla linea mediana comunicanti con una cavità sottocutanea, mediante un tramite fistoloso epitelizzato. Tipica da questi orifizi è la fuoriuscita di peli, facilmente rimuovibili tramite pinza.
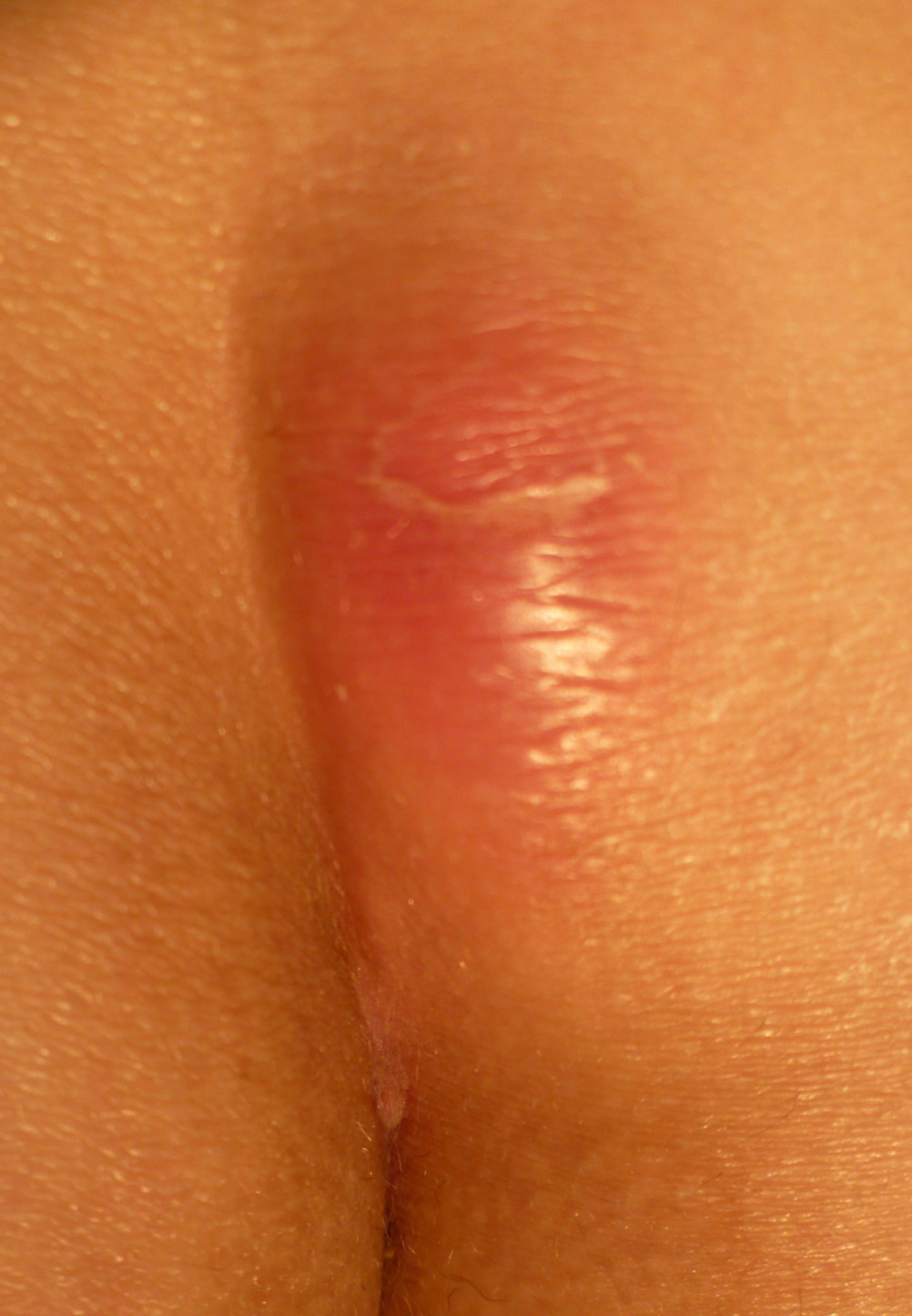
ASCESSO IN SINUS PILONIDALIS
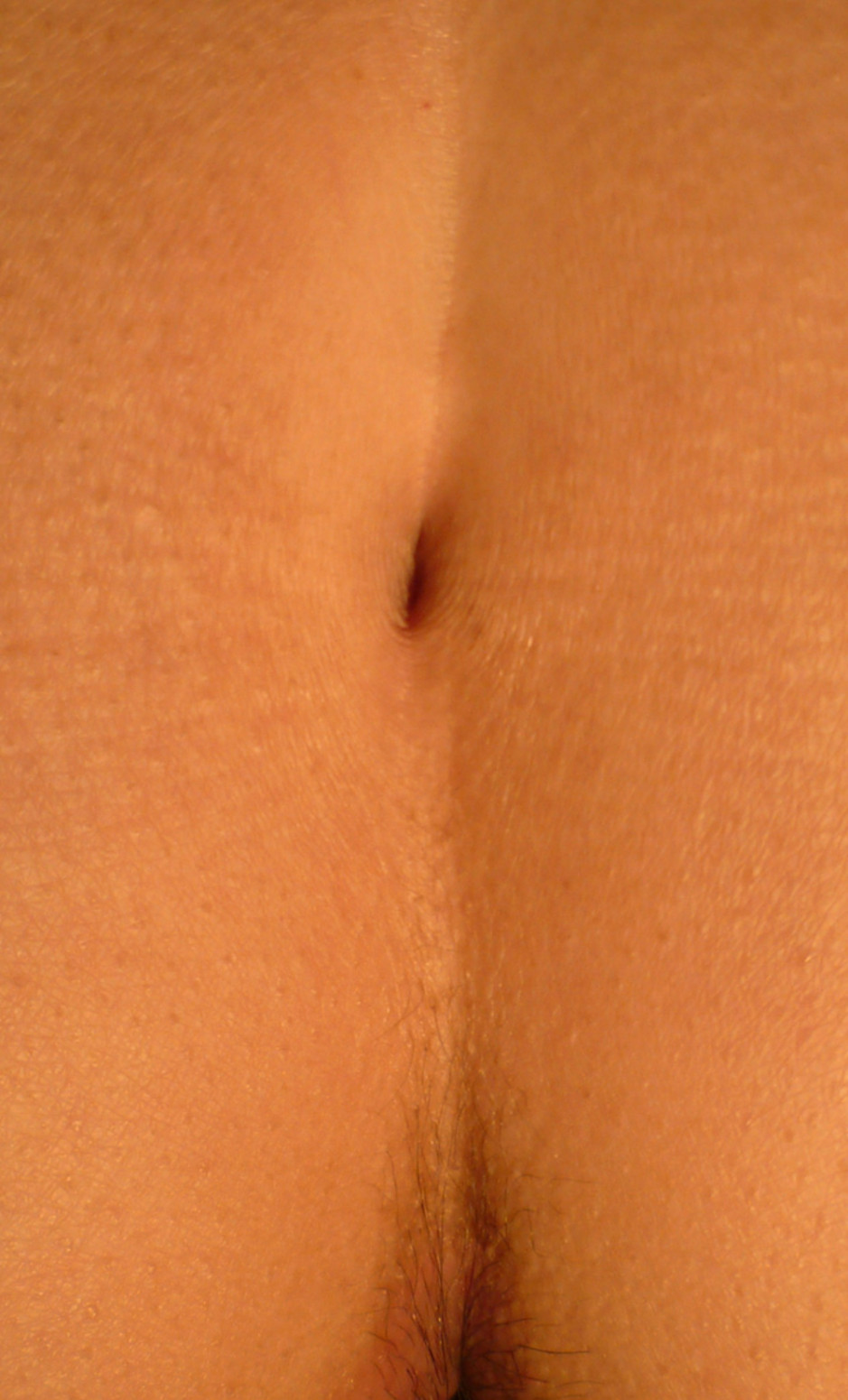
ORIFIZIO CUTANEO IN SINUS PILONIDALIS CRONICO
Come si cura il sinus pilonidalis?
Nonostante la malattia pilonidale sia conosciuta da molto tempo, sono stati proposti molteplici trattamenti sia conservativi che exeretici, tuttavia, al momento attuale, non esiste un gold standard terapeutico.
I trattamenti si possono distinguere schematicamente in conservativi, che permettono di ridurre considerevolmente la perdita di sostanza cutanea, e di exeresi.
Metodi conservativi
- Aspirazione ed antibioticoterapia: metodica ambulatoriale, che necessita di anestesia locale. Si esegue in caso di sinus pilonidalis acuto ascessualizzato e consiste nell’aspirazione del materiale purulento dalla lesione con ago, in associazione ad antibioticoterapia ad ampio spettro. Si è dimostrata utile come “bridge” verso la terapia chirurgica in elezione, contribuendo alla riduzione della sintomatologia acuta nel 95% dei casi
- Messa a piatto: questa tecnica permette si dare immediato sollievo al paziente e si propone in genere come propedeutica a trattamento exeretico. Si può realizzare in anestesia generale o locale. Consiste nell’incisione lineare dell’ascesso per 2,3 cm di lunghezza, con evacuazione del pus. In seguito è necessario curettare e detergere la cavità e medicare con zaffo emostatico. La cicatrizzazione richiede medicazioni frequenti e curettage successivi, associati a depilazione della zona. L’incisione dell’ascesso sembra garantire una guarigione più rapida se effettuata lateralmente alla linea mediana e porta a guarigione definitiva nel 50-60% dei casi.
- Drenaggio su filo: tecnica mutuata dal trattamento delle fistole anali, consiste nel posizionamento di un filo elastico nel tramite fistoloso, previo allargamento e curettage del tramite stesso e dei suoi orifizi. Il filo viene lasciato in sede per circa 6-8 settimane; in seguito è possibile procedere alla messa a piatto del tramite fistoloso e al curettage del fondo cistico in anestesia locale, lasciando guarire la ferita per seconda intenzione.
Metodi di exeresi
- Escissione ampia : consiste nell’asportazione del sinus pilonidalis e di parte del tessuto circostante, al fine di ottenere un’escissione radicale. Solitamente è condotta in anestesia generale o spinale, possibile in anestesia locale. L’incisione cutanea, centrata sulla linea mediana e di forma ellittica, comprenderà gli orifizi cutanei mediani e laterali, cadendo sul tessuto sano circostante per circa 1-2 cm. L’intervento solitamente viene concluso lasciando la ferita chirurgica aperta medicata con zaffo di tessuto idrocolloidale , favorendo la guarigione per seconda intenzione.
La guarigione per seconda intenzione necessita di medicazioni quotidiane volte ad evitare la superinfezione e un’eccessiva essudazione, garantendo la cicatrizzazione mediante la formazione di tessuto di granulazione a partire dal fondo della ferita, configurando così una completa epitelizzazione centripeta. È importante inoltre evitare la chiusura a ponte della ferita, un’eccessiva granulazione e mantenere la zona priva di peli.
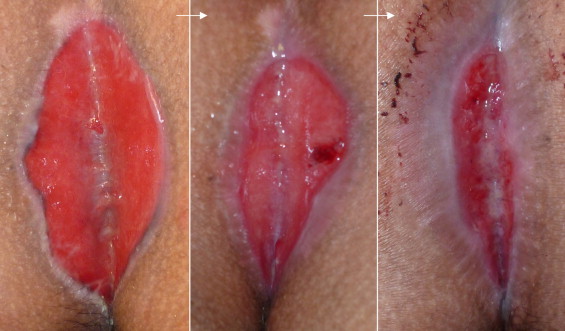
Guarigione per seconda intenzione
Gli svantaggi di questa opzione chirurgica sono principalmente da ascrivere al lungo periodo necessario per la guarigione , che varia tra le 5 e le 12 settimane in media, durante il quale si devono effettuare medicazioni molto frequenti, con conseguente interruzione delle attività del paziente.
- Escissione ampia con chiusura per prima intenzione
In alternativa alla cicatrizzazione per seconda intenzione, sono state proposte diverse metodologie per favorire la guarigione per prima intenzione:
- sintesi diretta sulla linea mediana
- sintesi diretta “off-middline”
- plastiche
Sintesi diretta sulla linea mediana
Tra i metodi di chiusura della ferita chirurgica è il più semplice dal punto di vista tecnico.
Dopo l’asportazione del pezzo chirurgico, consistente in una losanga di cute e tessuto sottocutaneo comprendente il sinus, si appongono diversi punti staccati a U in materiale riassorbibile, distanti circa un pollice uno dall’altro. Sono passanti per la metà dell’altezza dello strato sottocutaneo da entrambi i lati della ferita, e nel punto più profondo si ancorano a livello della fascia presacrale. Successivamente i lembi cutanei vengono affiancati con punti a materassaio verticale , apposti su rotolino di garza grassa per evitare eccessiva tensione ed affondamento delle suture. 19
Sintesi diretta "off-midline"
La tecnica, proposta inizialmente da Karydakis, si basa sull’assunto che, per prevenire la recidiva, si debba interrompere la linea di inserzione dei follicoli piliferi; pertanto, mediante un lembo di scorrimento cutaneo, la naturale fossetta interglutea viene “spianata” e la rima di sutura viene a cadere lateralmente alla linea mediana.
L’escissione viene eseguita mediante un’incisione ellittica, con il centro spostato lateralmente alla linea mediana di circa 2 cm e comprendente i tramiti fistolosi e gli orifizi cutanei del sinus, fino alla fascia presacrale. Dopo accurata emostasi, il tessuto grasso sottocutaneo è scollato per circa 2-3 cm in profondità per permettere lo scorrimento. Si procede quindi alla sintesi del sottocute mediante punti riassorbibili, in doppio strato, il primo dei quali comprende l’ancoraggio alla fascia presacrale del sottocute, ed infine alla sutura cutanea in punti staccati
Plastiche
Tra le tecniche di chiusura diretta dopo asportazione di cisti pilonidale, sono stati proposti diversi metodi derivati dalla chirurgia plastica, per ovviare la gran perdita di sostanza che si evidenzia in talune asportazioni.
- Plastica a Z:dopo escissione della cisti pilonidale con incisione a losanga, si provvede ad allungare l’incisione in senso orizzontale, partendo dai 2 vertici della losanga stessa, configurando una ferita a Z. Il sottocute viene pertanto mobilizzato fino a livello fasciale e poi suturato. La plastica è poi terminata mediante la sutura cutanea in punti staccati. In questo modo la linea interglutea viene appiattita . Le recidive descritte in letteratura variano dallo 0% all’1,6%.
Plastica a Z
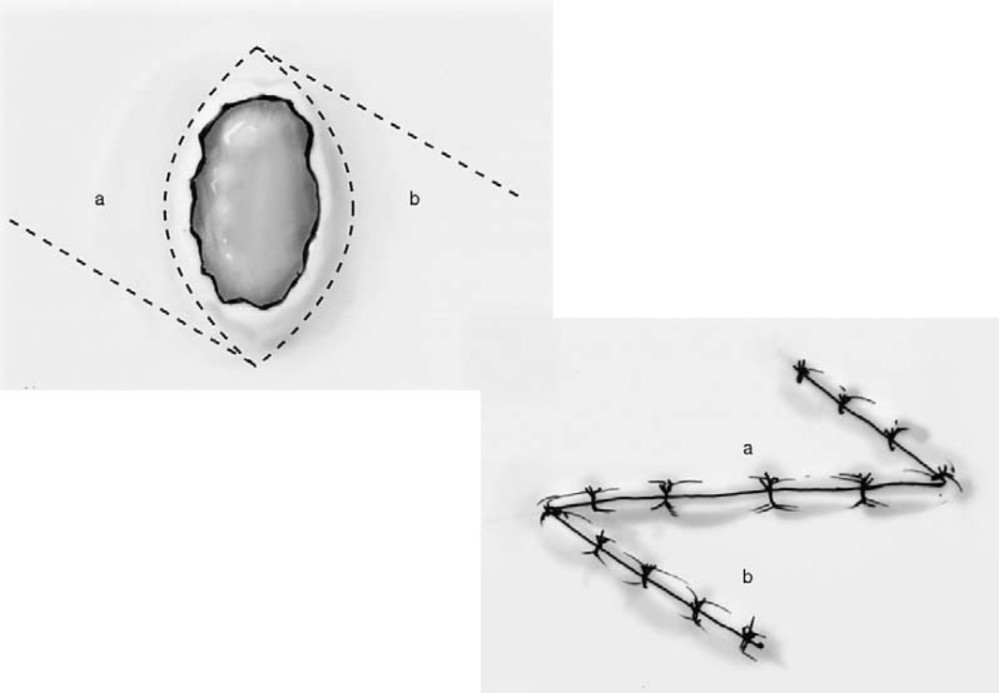
- Lembo di Limberg- Dufurmentel o romboide: il sinus pilonidalis viene asportato mediante un’incisione romboide fino alla fascia presacrale. A partire da un apice laterale della ferita romboidale (destro o sinistro) si prolunga un’incisione della stessa lunghezza di uno dei lati del romboide. Al termine laterale di questa incisione si pratica un’incisione diretta in senso infero-mediale di pari lunghezza, configurando una V rovesciata. Tale lembo, comprendente tessuto sottocutaneo e fascia del grande gluteo, verrà pertanto ruotato per chiudere il difetto. Le complicanze più comuni annoverano la formazione di sieroma e la deiscenza di ferita.
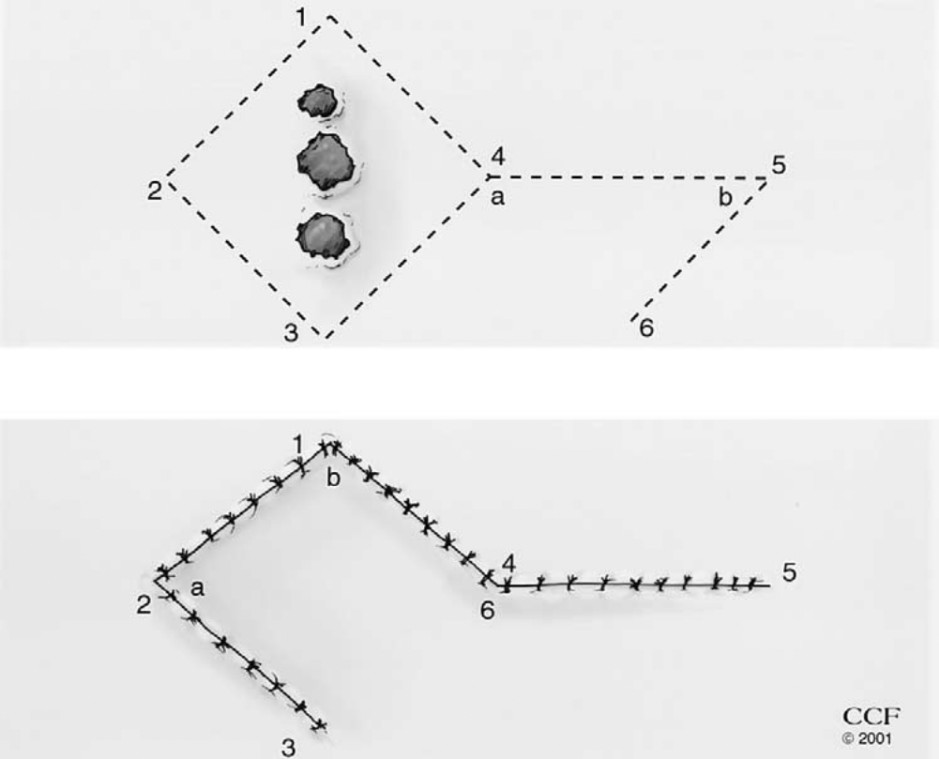
Lembo romboide di rotazione
- Plastica a V-Y: dopo asportazione del sinus pilonidalis mediante incisione a losanga, si pratica un’incisione a V a partire dai due apici della losanga, come a formare un triangolo. Il sottocutaneo e la fascia del grande gluteo saranno scollati e il lembo così creato va fatto scorrere medialmente a coprire il difetto.
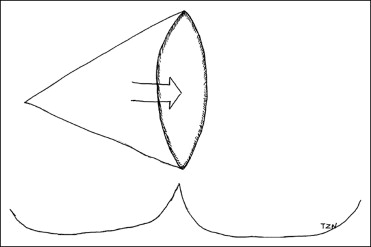
Lembo di scorrimento a V
Ascessi e fistole anali
Cosa sono gli ascessi anali / perianali?
Gli ascessi ano-perianali sono delle raccolte di pus che si sviluppano a partire da un ‘infezione delle ghiandole interne all’ano (ascessi cripto ghiandolari) che si espande ai tessuti vicini.
Solitamente si manifestano come tumefazioni arrossate e dolenti dei tessuti attorno all’ano. Possono associarsi a febbre, anche molto alta, disturbi ad evacuare o ad urinare, secrezioni di pus/liquido dalla cute attorno all’ano o dall’ano stesso.
Gli ascesso anali sono un’urgenza chirurgica.
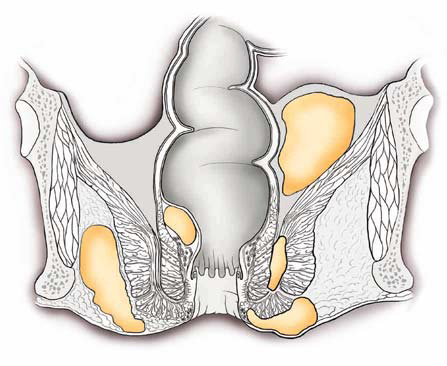
LOCALIZZAZIONI DEGLI ASCESSI PERIANALI
Cosa fare se si sospetta di avere un ascesso anale?
Bisogna recarsi dallo specialista proctologo il prima possibile. Le terapie antibiotiche da sole non sono efficaci e possono “ nascondere” i sintomi dell’ascesso e paradossalmente "peggiorare la situazione".
L’unica terapia efficace per l’ascesso anale è la chirurgia.
Che intervento si esegue in caso di ascesso anale?
L’intervento di scelta è il drenaggio dell’ascesso, che consiste nell’incisione della cute sovrastante, ovviamente in anestesia, per favorire la fuoriuscita del pus.
Durante l’intervento, si ricercheranno anche eventuali tramiti fistolosi ( comunicazioni tra l’interno dell’ ano-retto e l’ascesso), presenti nel 30-70% dei casi, che andranno drenati con dei drenaggi a forma di filo (setoni).
All’interno della cavità ascessuale drenata verrà posizionata una medicazione.
La guarigione definitiva avverrà in alcuni giorni/settimane.
Che cos’ è la fistola anale?
La fistola anale è un’infiammazione cronica delle ghiandole anali (cripto ghiandolare)che consiste nella formazione di un tragitto nei tessuti ano-perianali che solitamente sfocia nella cute attorno all’ano. Questo tragitto fistoloso può interessare gli sfinteri anali (interno ed esterno) a tutto spessore o parte di essi.
Molto spesso può essere una sequela di un ascesso anale.
Le fistole possono essere “semplici” ovvero con un un singolo tragitto, solitamente ad origine cripto ghiandolare, oppure “ complesse”, con più diramazioni, soprattutto in caso di malattie infiammatori croniche intestinali ( morbo di Crohn, Colite ulcerosa), post radio-terapia, in caso di diarrea cronica
Quali sono i sintomi della fistola anale?
Solitamente la fistola anale si manifesta con secrezioni a livello della cute perianale, che fuoriescono da una piccola apertura (orifizio esterno).
A volte si associano a dolore e a piccole perdite di sangue.
L’andamento dei sintomi molto spesso è altalenante, ovvero in alcuni periodi la fistola può essere asintomatica
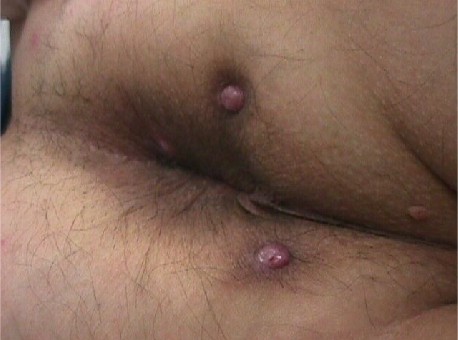
FISTOLE ANALI
Che trattamenti sono disponibili per la fistola anale?
Drenaggio con setone: consiste nel posizionamento di un filo (in materiale sintetico) all’interno del tramite fistoloso. Il setone permette di drenare le secrezioni della fistola e di prevenire la formazione di ascessi. Si lascia in sede, senza trazionarlo, prima di eseguire un successivo trattamento chirurgico, soprattutto nelle fistole complesse o nelle fistole che interessano in modo estensivo gli sfinteri.
Fistulotomia: consiste nella “ messa a piatto “ del tramite fistoloso, mediante il taglio dei tessuti sovrastanti la fistola. Solitamente si utilizza nelle fistole semplici, che non coinvolgono in modo estensivo gli sfinteri, perché un’aventuale sezione profonda degli stessi predispone allo sviluppo di incontinenza.
Fistulectomia: asportazione del tramite fistoloso. Intervento da eseguire in casi selezionati, molto spesso si esegue parzialmente, oppure in associazione ad altri trattamenti chirurgici, come la sfinteroplastica (ricostruzione degli sfinteri) e l’anoplastica con lembo di scorrimento ( ricostruzione della parete anale con i tessuti vicini)
Utilizzo di materiali biologici (colla, plug): in casi selezionati, il tramite fistoloso può essere riempito con materiale biologico al fine di garantirne la cicatrizzazione. Tecnica relativamente recente.
LIFT: legatura intersfinterica del tramite fistoloso, consiste nel posizionamento di un setone nel tramite fistoloso e successivamente nella legatura del tramite fistoloso nel suo passaggio tra lo sfintere interno e quello esterno. E’ indicato nel trattamento delle fistole che attraversano entrambi gli sfinteri (tran sfinteriche). Ha ottimi risultati, circa 80% di casi di guarigione completa.
Ragadi Aanali
Cosa sono le ragadi anali e come si manifestano?
La ragade anale è un’ulcerazione della mucosa anale, di natura solitamente benigna, che si manifesta soprattutto a livello della commissura anale posteriore o con minor frequenza a livello della commissura anale anteriore, e in alcuni rari casi, la ragade può svilupparsi a carico dei settori laterali.
La ragade che insorge nei settori laterali dell’ano può porre il sospetto di malattie infiammatorie croniche intestinali come il morbo di Crohn, o infettive come la sifilide, la tubercolosi , la sindrome da immunodeficienza (AIDS), oppure di cancro ano-rettale.
La ragade molto spesso si accompagna a neoformazioni ano- perianali, quali la papilla anale ( all’interno dell’ano) o la marisca anale (skin tag), ovvero delle escrescenze mucoso o cutanee, a volte di aspetto polipode, solitamente benigne.
I sintomi della ragade anale comprendono il dolore e il sanguinamento, soprattutto post evacuazione, il prurito anale, la sensazione di ano umido e, in alcuni casi la sensazione di peso a livello anale.
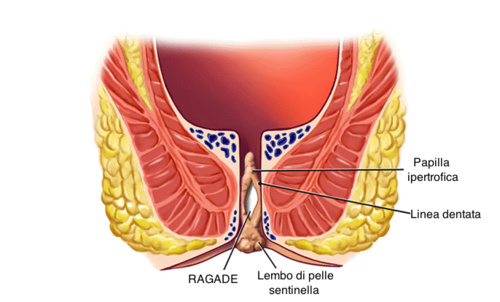
Come si formano le ragadi?
La ragade è causata da diversi fattori. Molto spesso il passaggio di feci dure e di diametro aumentato, associato ad uno scarso rilasciamento sfinteriale è la causa principale.
Altri fattori predisponenti possono essere identificati nella diarrea cronica ( irritante), nella scarsa vascolarizzazione della mucosa anale dovuta all’ipertono sfinteriale ( contrattura della muscolatura anale), oppure esiti cicatriziali di pregressi interventi chirurgici.
E’ necessario eseguire una visita proctologica per le ragadi?
Sì, per valutare se la ragade sia acuta ( ovvero insorta da meno di 6 settimane) o cronica, se ci siano caratteristiche di sospetto per altre malattie. Durante la visita proctologica, il chirurgo inoltre valuterà il tono dello sfintere, utile per delineare il trattamento più adeguato.
Quali terapie per la ragade anale?
In caso di ragade anale acuta, i trattamenti medici sono solitamente efficaci.
Innanzi tutto è necessario regolarizzare l’intestino, in modo da ottenere l’evacuazione di feci formate ma morbide ed attuare un’attenta igiene locale.
Sono disponibili diversi prodotti sottoforma di creme che hanno la funzione di indurre un rilassamento della muscolatura anale in modo da favorire una circolazione sanguigna adeguata a livello della zona e permettere quindi la guarigione della ragade e la riduzione del dolore.
Inoltre possono essere associati prodotti cicatrizzanti su consiglio dello specialista.
In casi selezionati può essere utile eseguire uno stretching della muscolatura anale mediante dei dilatatori acquistabili in farmacia, su prescrizione del medico.
Qualora la ragade sia cronica, oppure tutti i trattamenti medici abbiano fallito, è possibile eseguire un intervento chirurgico a scopo curativo.
Che interventi chirurgici si possono fare per la ragade?
In caso di marcato ipertono sfinteriale (spasmo della muscolatura anale) resistente alla terapia medica, l’intervento di scelta consiste nella sfinterotomia laterale interna. Durante questo intervento, vengono sezionate alcune fibre dello sfintere anale interno, in modo da allentare lo spasmo muscolare che mantiene la ragade.
E’ un intervento che si svolge in day Hospital, di solito in anestesia spinale.
I risultati di questo intervento sono superiori a qualsiasi terapia medica disponibile, ma l’indicazione va valutata attentamente dal chirurgo, in quanto la complicanza più grave di questo intervento può essere l’incontinenza (fino al 14%), soprattutto ai gas (fino al 9%) e alle feci liquide (2%).
In caso di normotono od ipotono sfinteriale l’intervento di scelta consiste nell’asportazione chirurgica della ragade e nella ricostruzione del canale anale mediante una plastica (anoplastica) con lembo muco cutaneo di scorrimento o in casi selezionati di lembo di scorrimento a diamante o a casetta (copertura della ragade con i tessuti vicini).
Contatti
| Vincenzo Lombardo | |
| Direttore Comunicazione e Ufficio Stampa | |
| Ufficio Stampa | |
| +39 0921 920 683 | |
| +39 0921 920 413 | |
| 335 8382991 | |
| Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
| Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. | Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
| Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
Contatti
| Ufficio Stampa | |
| +39 0921 920 683 | |
| +39 0921 920 413 | |
| Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. | Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
| Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. | Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo. |
| @hsrgiglio | |
Ricerca
Stampa
Archivio Notizie
- 2024
- 2023
- 2022
- 2021
- 2020
- 2019
- 2018
- 2017
- 2016
- 2015
- 2014
- 2013
- 2012
- 2011
- 2010
- 2009
- 2008
- 2007
- 2006
- 2005
- 2003
La Fondazione
La Fondazione Istituto San Raffaele G. Giglio di Cefalù, oggi Fondazione Istituto G. Giglio di Cefalù, veniva istituita il 17 gennaio del 2003 attraverso una joint venture tra la Regione Siciliana, il Comune di Cefalù, l'Azienda USL 6 di Palermo, oggi Asp, e la Fondazione San Raffaele del Monte Tabor di Milano. Rappresentava uno dei primi modelli in Italia di sperimentazione pubblica-privata per la gestione di un ospedale pubblico, secondo quanto previsto dall'articolo 9 bis della legge n. 502 del 1992.
Fondazione Istituto
G. Giglio di Cefalù
Contrada Pietrapollastra - Pisciotto
90015 Cefalù (PA)
Tel: +39 0921 920 111
PEC:
Questo indirizzo email è protetto dagli spambots. È necessario abilitare JavaScript per vederlo.







